Les composantes de la TEP-TDM
Le Scanner
L'histoire du Scanner
 Le premier scanner à rayons X a été mis au point en 1972 par le chercheur britannique Godfrey Newbold Hounsfield, d'après les travaux publiés quelques années auparavant par le physicien américain Allan MacLeod Cormack.
Ces deux savants ont obtenu le Prix Nobel de médecine en 1979 pour la mise au point de cette technique appelée
tomodensitométrie.
En effet, le scanner a pour but de reconstituer l'image du corps en mesurant la densité de rayonnements X à travers le corps humain.
Les premiers prototypes permettaient uniquement de visualiser le cerveau grâce à des capteurs placés en arc autour de la tête.
Le premier scanner à rayons X a été mis au point en 1972 par le chercheur britannique Godfrey Newbold Hounsfield, d'après les travaux publiés quelques années auparavant par le physicien américain Allan MacLeod Cormack.
Ces deux savants ont obtenu le Prix Nobel de médecine en 1979 pour la mise au point de cette technique appelée
tomodensitométrie.
En effet, le scanner a pour but de reconstituer l'image du corps en mesurant la densité de rayonnements X à travers le corps humain.
Les premiers prototypes permettaient uniquement de visualiser le cerveau grâce à des capteurs placés en arc autour de la tête.
Bases physiques du Scanner
Les rayons X sont des radiations électromagnétiques dont la longueur d'onde est comprise entre : λ=0,03 nm et λ=10 nm (1 nm vaut 10-9m). La production de rayons X fait suite à une interaction énergétique violente entre un électron, possédant une vitesse très élevée, et une cible métallique très dense. Lors de cette interaction, l’électron ne pénètre que de quelques micromètres (μm) le métal de la cible où il subit une décélération brutale. Cette perte d'énergie se convertie en 99% de chaleur et de 1% seulement de rayonnement X, ainsi très faible.
A un rayon X de fréquence ν (donc de longueur d’onde dans le vide λ = c/ν), on associe un photon d’énergie. Un photon est une particule de masse nulle, non chargée, se déplaçant à la vitesse de la lumière et transportant une quantité d’énergie E déterminée par :
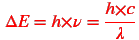
Avec h la Constante universelle de Planck (h=6,63.10-34) en J.s-1, λ la longueur d'onde en mètre, ∆E en Joule (J), ν (nu) la fréquence en Hertz (Hz) et c la célérité de la lumière (3,00.108 ) en m.s-1.
Par exemple calculons l'énergie d'un photon diffusée par les rayons X:

Regardons à présent l'énergie d'un photon diffusée par la lumière:

Faisons le rapport entre ΔE et ΔE’ :

On peut donc voir qu'un photon issu des rayons X est 59,6 fois plus énergétique qu'un photon issu de la lumière, dont la longueur d'onde est de 600 nm.
A quoi ressemble t-il aujourd'hui ?
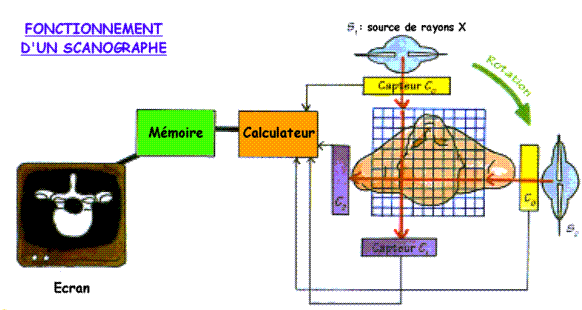
Le scanner comporte deux parties principales : une console de commande et un bloc d'irradiation.
La première partie comprend au centre un clavier permettant de programmer les conditions d'enregistrement, à droite des touches pour manipuler devant la vitre plombée le bloc d'irradiation et à gauche des éléments offrant la possibilité de «travailler» les images obtenues (augmenter les contrastes ou faire des agrandissements).
La deuxième partie comprend un lit mobile sur lequel le patient est allongé et un anneau à l'intérieur duquel tourne l'émetteur à rayons X et le récepteur. L'appareil de scanographie utilise, comme l'appareil à radiographie, les rayons X, mais ceux-ci sont reçus sur une rangée de détecteurs (voire plusieurs rangées) et non sur une pellicule. Il utilise également un ordinateur, qui construit une image numérisée à partir d'une multitude d'informations. Chacune de ces informations correspondent à un point calculé, donc à une valeur de densité d'absorption des rayons X. Par un procédé mathématique extrêmement complexe, l'ordinateur calcule point par point les valeurs des densités de la coupe du corps réalisées et restitue ces valeurs sous forme d'image numérisée. Cette technique nécessite donc des ordinateurs d'une grande puissance pour analyser les résultats, ce qui explique que le scanner est une invention récente (à peu près 30 ans).
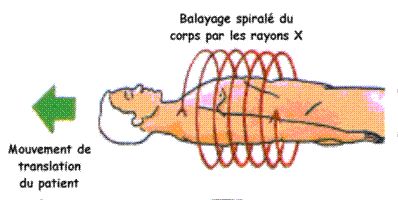 Lors d'une scanographie, les rayons X sont émis sous forme de faisceaux très fins, de 1 à 4 millimètres, ce qui permet d'irradier qu'une petite tranche de l'organe.
Un seul faisceau n'est pas suffisant pour obtenir une image complète de la tranche de l'organe examiné; celle-ci doit par conséquent être irradiée dans toutes les directions, ce qui est possible en faisant tourner simultanément l'émetteur et le récepteur selon un angle de rotation de 180°.
Alors la surface de la tranche examinée est «balayée» (le terme scanner vient du verbe anglais to scan, «balayer»), tandis que de puissants calculateurs mesurent l'absorption des différents tissus traversés par les rayons X. De plus, l'émetteur est assez précis pour ne fonctionner que dans une direction donnée, par exemple horizontalement.
Les rayons non absorbés ressortent de l'autre côté et sont captés par le récepteur, qui les transmet à l'ordinateur sous forme de signal électrique; ce dernier est analysé par l'ordinateur.
Lors d'une scanographie, les rayons X sont émis sous forme de faisceaux très fins, de 1 à 4 millimètres, ce qui permet d'irradier qu'une petite tranche de l'organe.
Un seul faisceau n'est pas suffisant pour obtenir une image complète de la tranche de l'organe examiné; celle-ci doit par conséquent être irradiée dans toutes les directions, ce qui est possible en faisant tourner simultanément l'émetteur et le récepteur selon un angle de rotation de 180°.
Alors la surface de la tranche examinée est «balayée» (le terme scanner vient du verbe anglais to scan, «balayer»), tandis que de puissants calculateurs mesurent l'absorption des différents tissus traversés par les rayons X. De plus, l'émetteur est assez précis pour ne fonctionner que dans une direction donnée, par exemple horizontalement.
Les rayons non absorbés ressortent de l'autre côté et sont captés par le récepteur, qui les transmet à l'ordinateur sous forme de signal électrique; ce dernier est analysé par l'ordinateur.
Après traitement informatique des données, la machine donne une image anatomique. Ensuite, elle est imprimée sur un film pour être étudiée. Dans la plupart des cas, un produit de contraste à base d'iode (Iopamidol, Ioversol...) est utilisé pour améliorer leur qualité. Il est injecté par voie intraveineuse. Son injection (0,2mL/kg) pendant l'examen permet de rehausser la densité de certains organes, des veines, des artères et des tissus mous. Ce produit peut également être avalé ou injecté par voie rectale pour contraster l'estomac ou le colon.
Quelles utilisations ?
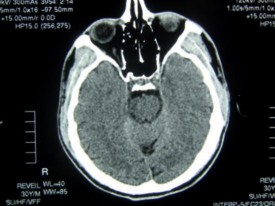 Il permet d'étudier le cerveau, la cage thoracique, l'abdomen ou encore les os et de rechercher des anomalies qui ne sont pas visibles sur des radiographies standards ou à l'échographie. Le scanner offre un champ très vaste d'applications qui intéresse pratiquement toutes les spécialités médicales. En effet, il permet de:
Il permet d'étudier le cerveau, la cage thoracique, l'abdomen ou encore les os et de rechercher des anomalies qui ne sont pas visibles sur des radiographies standards ou à l'échographie. Le scanner offre un champ très vaste d'applications qui intéresse pratiquement toutes les spécialités médicales. En effet, il permet de:
- Mettre en évidence des infections, une hémorragie, des kystes, des tumeurs, des ganglions...
- Localiser avec précision un organe par rapport à un autre, définir le trajet d'un vaisseau.
- Guider des ponctions d'organes profonds évitant une intervention chirurgicale.
L’examen de la scintigraphie
La Scintigraphie
Comment est née la Scintigraphie ?

 C'est en 1923 que l'on commence à utiliser des traceurs radioactifs sur des plantes. Vers 1930, pour la première fois on injecte à un malade du Radium C pour suivre sa circulation sanguine à l'aide du compteur
Geiger-Muller.
C'est en 1934 qu’on découvre la radioactivité artificielle et qu'on arrive à produire de l'iode 131 (utilisé en médecine et maintenant utilisé comme marqueur radiopharmaceutique).
Il a fallut très longtemps pour que la scintigraphie naisse (1951).
C'est en 1923 que l'on commence à utiliser des traceurs radioactifs sur des plantes. Vers 1930, pour la première fois on injecte à un malade du Radium C pour suivre sa circulation sanguine à l'aide du compteur
Geiger-Muller.
C'est en 1934 qu’on découvre la radioactivité artificielle et qu'on arrive à produire de l'iode 131 (utilisé en médecine et maintenant utilisé comme marqueur radiopharmaceutique).
Il a fallut très longtemps pour que la scintigraphie naisse (1951).
Qu'est-ce que la Scintigraphie ?
 La scintigraphie, effectuée à l'aide des gamma caméras ou des caméras à scintillation, est un examen qui fournit des diagnostics précis sur le fonctionnement de la thyroïde, du cœur, des poumons, et d'autres parties du corps.
Les scintigraphies tirent leur nom de la faculté de certains cristaux, comme l'iodure de sodium, de scintiller (émission lumineuse) sous l'effet des rayonnements.
Grâce à cette technique il est, par exemple, possible de suivre le parcours du produit radioactif à travers les
voies biliaire
afin de dépister une obturation du canal cystique.
Les rayonnements les plus utilisés pour les examens scintigraphiques sont les rayonnements gamma, qui entraînent une faible irradiation de la région explorée.
La scintigraphie, effectuée à l'aide des gamma caméras ou des caméras à scintillation, est un examen qui fournit des diagnostics précis sur le fonctionnement de la thyroïde, du cœur, des poumons, et d'autres parties du corps.
Les scintigraphies tirent leur nom de la faculté de certains cristaux, comme l'iodure de sodium, de scintiller (émission lumineuse) sous l'effet des rayonnements.
Grâce à cette technique il est, par exemple, possible de suivre le parcours du produit radioactif à travers les
voies biliaire
afin de dépister une obturation du canal cystique.
Les rayonnements les plus utilisés pour les examens scintigraphiques sont les rayonnements gamma, qui entraînent une faible irradiation de la région explorée.
Son Principe et les éléments radioactifs:
La scintigraphie repose sur l'utilisation d'un isotope radioactif (on parle aussi de marqueur). Il est choisi en fonction de son affinité pour un organe ou un tissu particulier (= spécificité biologique), sur lequel il va aller se fixer une fois introduit dans l'organisme par voie intraveineuse tout en émettant des rayonnements gamma. En effet, certaines molécules se transforment en un autre élément par désintégration du noyau atomique avec des émissions de particules et d'un rayonnement gamma. A l'issue de quelques heures (temps nécessaire pour que la quasi totalité du marqueur ait rejoint son organe cible), le patient est placé sous un détecteur de rayons gamma appelé gamma caméra. Et on peut enfin suivre le parcours dans le vivant de ce traceur grâce aux rayons qu'il émet. Regardons ces produits et leur demi-vie correspondante:
| Isotope radioactif | Demi-Vie (en heures) |
|---|---|
| Technétium 99 | 6 |
| Thallium 201 | 72 |
| Iode 123 | 13,2 |
| Iode 131 | 192 |
Les iodes les plus utilisées sont l'iode 131 et 123. Elles servent à contrôler la répartition de la fabrication de l’hormone thyroïdienne sur la glande. Elles sont produites dans un cyclotron tout comme le thallium 201 alors que le technétium 99 est produit avec un générateur.
La Gamma Caméra
Son historique
Le premier dispositif de détection monophotonique a été inventé en 1948. Il s'agissait d'un compteur Geiger Muller, qui émettait un signal sonore dès qu'une ionisation du gaz contenu dans le compteur s'était produite. En 1951, le compteur Geiger Muller a été remplacé par le détecteur à scintillation qui comportait déjà tous les composants d'un détecteur actuel, mais qui ne permettait pas l'étude simultanée de toute une région. C'est seulement en 1958 qu'Hal Anger mit au point la gamma caméra ou caméra d'Anger. Cette dernière, grâce à de notables améliorations de fonctionnement, est encore de nos jours le dispositif d'imagerie le plus largement utilisé en médecine nucléaire.
A quoi sert l'appareil «Gamma Caméra» ?
La gamma caméra est un appareil composé d'une table équipée d'une ou plusieurs caméras spéciales qui captent les rayonnements gamma pour reconstituer une image de l'organe exploré : on obtient donc une cartographie. Le but de la gamma caméra est de transformer l'énergie du photon gamma incident en un courant électrique, et de localiser ces photons pour faire une image de leur répartition.
Description et fonctionnement de la caméra à scintillation d'Anger
La gamma caméra, aussi appelée Caméra à scintillation d'Anger, est composée :
- Un collimateur qui permet de trier les photons, il doit être adapté à l'isotope utilisé;
- Un cristal d'iodure de sodium d'épaisseur variable qui transforme de manière proportionnelle les rayons gamma incidents en photons lumineux par des réactions en cascade;
- Un ordinateur qui traite le signal électrique et l'envoie à l'écran;
- De photomultiplicateurs qui transforment les photons lumineux en signal électrique;
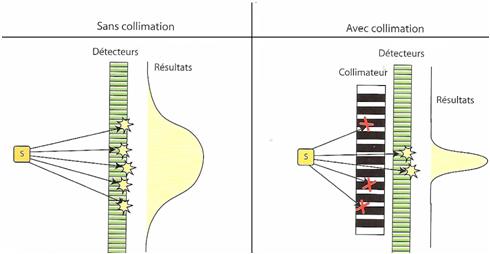

La qualité des images scintigraphiques dépend d'un grand nombre de facteurs :
- Ceux dépendant du fonctionnement optimal de la gamma caméra,
- Ceux liés aux radiopharmaceutiques utilisés,
- Ceux liés au patient lui-même.
C'est pourquoi il est nécessaire de réaliser des contrôles qualités régulièrement afin d'éviter les problèmes techniques (gamma caméra et radiopharmaceutique) et de se souvenir que la coopération du patient est primordiale.
Comme son nom l'indique, la « gamma caméra » détecte les scintillations produites par les rayons gamma émis par le marqueur radioactif. Il s'agit, à partir de l'observation d'un grand nombre de scintillations, de localiser la radioactivité des molécules émettrices.
Grâce à l'informatique, des calculs complexes transforment la répartition de la radioactivité en informations utiles pour le médecin. Des images sont formées en une fraction de seconde. On peut suivre ainsi en temps réel le rythme de la contraction cardiaque ou la filtration du plasma sanguin dans un rein. Une scintigraphie par gamma caméra donnera une image du squelette, en injectant dans une veine du malade une solution, contenant un isotope radioactif se fixant de préférence sur les os. On détectera ainsi la présence d'éventuelles métastases osseuses.